Reproducimos un artículo publicado por Christopher Roberts en el Blog de Schneider Electric. Christopher Roberts es Arquitecto de Soluciones Globales para el segmento de Salud de Schneider Electric y responsable del diseño, desarrollo y soporte de soluciones inteligentes de infraestructura de salud. Dirige un equipo de expertos técnicos y trabaja con socios externos para desarrollar arquitecturas integradas que han mejorado el entorno de atención y la eficiencia operativa de las instalaciones de atención médica en todo el mundo. Además, diseñó y construyó el Healthcare StruxureLab donde todas las soluciones de Healthcare se prueban, validan y documentan. Puede leer el artículo original en inglés en el siguiente enlace: https://blog.se.com/healthcare/2020/03/03/six- steps-hospital-facilities-can- take-to-reduce-the-risk-of- spreading-infectious-disease/
El brote de la enfermedad por coronavirus (COVID-19), catalogado como una pandemia por la Organización Mundial de la Salud (OMS), tiene sistemas mundiales de atención médica en alerta máxima para proteger a sus poblaciones de pacientes y su fuerza laboral. La rápida propagación de este nuevo virus, del que aún se desconoce mucho, exige mayores esfuerzos por parte de los administradores de las instalaciones.
Tengo experiencia en la construcción de servicios y he pasado mi carrera diseñando sistemas de control para sistemas de HVAC para hospitales. Como un aspecto crítico para minimizar el riesgo de infección entre los pacientes y el personal, los gerentes de las instalaciones deben trabajar en conjunto con el liderazgo del hospital y los especialistas en enfermedades infecciosas para ayudar a garantizar el funcionamiento eficiente y óptimo de los sistemas de HVAC de sus sistemas.
Las consideraciones clave que merecen una atención especial incluyen el mantenimiento de altos volúmenes de tasas de cambio de aire en toda la instalación; el mantenimiento de la presión negativa en la sala de aislamiento de infecciones transmitidas por el aire (AIIR) en relación con las áreas circundantes; protocolos para controlar el acceso al AIIR; ajustar y monitorear la humedad relativa en el AIIR de acuerdo con los hallazgos actuales; filtración y remoción de aire; y garantizar la seguridad de las fuentes de alimentación resistentes.
Entonces, ¿qué pueden hacer los centros de salud?
Los Centros para el Control y la Prevención de Enfermedades (CDC) brindan orientación para ayudar a minimizar la posibilidad de exposición. Esto requiere que los trabajadores de la salud sigan de cerca sus protocolos de control de infecciones y clasifiquen y aislen rápidamente a los pacientes con síntomas de COVID-19 u otras infecciones respiratorias. Los pacientes deben usar máscaras quirúrgicas hasta que se coloquen en una sola habitación de aislamiento de infección en el aire (AIIR). Estas salas están diseñadas y funcionan para garantizar que la presión de la sala se mantenga a una presión negativa y para proteger al personal clínico, a otros pacientes y visitantes de la exposición a enfermedades infecciosas en el aire.
Puede ayudar a garantizar operaciones seguras de su instalación al monitorear y controlar seis áreas:
1. Mantenga la tasa de cambio de aire correcta.
Aunque se considera que el virus se transmite en gran medida a través de gotitas , todavía no está claro cuánto tiempo COVID-19 permanece en el aire. Según la investigación de Cole y Cook (1998), las gotas expulsadas pueden tener diámetros de 20-40 µm, lo que significa que son pesadas y caerán a la superficie. El flujo de aire y el tipo de cambio por sí solos no afectarán significativamente la transmisión a menos que el medio ambiente provoque evaporación, lo que hace que las gotas sean aerosol. De acuerdo con ASHRE, se deben tomar precauciones para garantizar que los altos volúmenes de tasas de cambio de aire se mantengan como se define en ASHRAE 170 en la tabla a continuación.
2. Mantenga la presión en una escala negativa.
Esto es importante para ayudar a garantizar que el flujo de aire vaya en el vector correcto. El AIIR debe mantenerse a una presión negativa en las áreas circundantes y debe monitorearse y registrarse continuamente. Cuando el personal comprometido debe ser informado a través de pantallas locales y / o notificaciones. Se han producido varios casos de infección cuando la presión se ha revertido debido a las aberturas de las puertas.
3. Controlar el acceso al AIIR.
Esto también debe gestionarse y controlarse para ayudar a mantener un registro de quién ha tenido acceso a la habitación y proporcionar una esclusa de aire para mantener la presión. El control de los pacientes que ingresan a la sala se logra al permitir un mayor nivel de control de acceso a la sala. El uso de sistemas de control de acceso que proporcionan acceso estrictamente a personas autorizadas puede ayudar a limitar la cantidad de proveedores de atención médica (HCP) expuestos. Combinado con un sistema de ubicación en tiempo real , esto también se puede tomar un nivel más profundo para comprender el rastro exacto del profesional de la salud que ingresó a la habitación y a dónde viajaron posteriormente. La esclusa de aire también es importante para proporcionar una sala de ante, donde HCP aplica su equipo de protección personal (PPE). Al asegurarse de que ambas puertas no estén abiertas al mismo tiempo, el régimen de presión no se ve afectado.
4. Controlar la temperatura y la humedad.
La función del HVAC es proporcionar condiciones cómodas para los pacientes, pero estos parámetros también tienen un impacto tanto en el crecimiento como en la supervivencia de bacterias y virus. Un estudio reciente encontró que el papel de la humedad absoluta en la transmisión de COVID-19 aún no se ha establecido, y sus resultados sugieren que no necesariamente conducirá a disminuciones. La ‘Perspectiva de ingeniería sobre el entorno de atención y las infecciones asociadas a la atención médica ‘ para ASHE también concluyó que todavía no hay pruebas suficientes de que la temperatura y la humedad relativa influyan en la transmisión.
Sin embargo, los estudios han demostrado que aumentar la humedad relativa media del 35% al 50% puede acelerar la eliminación del virus de la influenza A infecciosa y ayudar a prevenir o reducir la infección. El AIIR debe contar con monitoreo de temperatura y humedad relativa, pero otras áreas de los hospitales no tendrán este nivel de monitoreo. Es típico que la humedad se mida en un escape común del área. Sin embargo, con los sensores IoT, ahora está más ampliamente disponible para proporcionar monitoreo a nivel de sala de estos parámetros. Esto proporciona un análisis más detallado para las instalaciones y los equipos de control de infecciones para identificar áreas donde la humedad podría tener un impacto en bacterias (alta humedad) o virus (baja humedad).
5. Garantizar una filtración adecuada y un estado limpio.
El tamaño de partícula de estos virus es muy pequeño y se necesita una filtración adecuada para garantizar que no se trasladen de un área a otra. El aire de un AIIR no debe recircularse, sino que debe agotarse directamente al aire libre. Sin embargo, todavía se necesita filtración. Se necesitan filtros de partículas de aire de alta eficiencia (HEPA) para eliminar las partículas muy pequeñas. El equipo de las instalaciones debe asegurarse de que estén cambiando estos filtros según sea necesario según el estado sucio de los sensores que monitorean la caída de presión a través del filtro. ASHRAE también proporciona orientación para aplicar los procedimientos de seguridad del personal al cambiar los filtros. Dependiendo de los tipos de organismos y otros contaminantes recolectados en los medios utilizados, se debe realizar una evaluación de riesgos.
6. Proporcionar fuentes de alimentación resistentes.
La necesidad de garantizar que estos sistemas funcionen continuamente es fundamental para la seguridad de los pacientes y el personal. Es necesario contar con redundancia para los sistemas, tal como se define en el Memorando Técnico Sanitario (HTM) 04-01 del Reino Unido: “Se debe identificar la disposición de reserva apropiada (por ejemplo, conexión a la fuente de alimentación esencial o fuentes de alimentación ininterrumpida) para permitir la continuidad del suministro en caso de una red eléctrica se produce una falla de energía “. 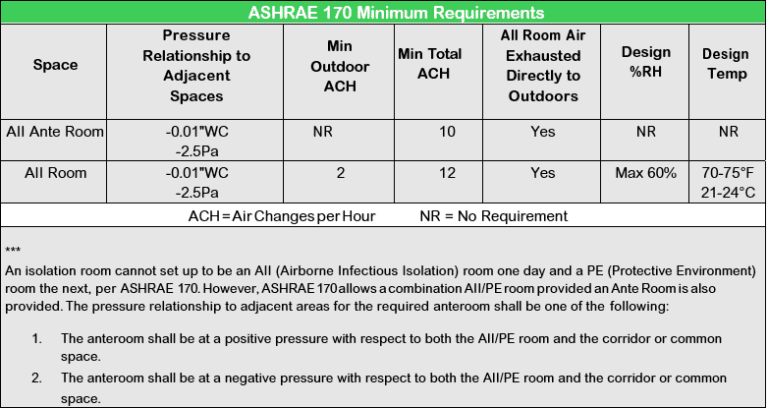
Para las instalaciones que no tienen suficientes AIIR, los pacientes deben aislarse en salas de examen con las puertas cerradas y trasladarse a una instalación que pueda acomodarlos. Algunas instalaciones de atención médica tienen salas de triaje que pueden cambiarse mecánicamente a salas negativas cuando se producen posibles situaciones de pandemia. Esto requiere un sistema de ventilación mecánica bien diseñado. Todos los principios de monitoreo y control mencionados anteriormente deben ser adoptados. Para aquellas instalaciones que no pueden ajustar sus sistemas mecánicos, se deben aplicar otros controles de ingeniería y medidas de seguridad provisionales. Cuando los pacientes se colocan en salas de examen en espera de traslado, los CDC recomiendan aislarlos y asegurarse de que el aire de esa sala no se recircula. Puede necesitar un sistema de escape temporal para proporcionar la presión negativa en esta situación.
La respuesta y las medidas que se toman deben coordinarse cuidadosamente con el PS y el equipo de control de infecciones para ayudar a garantizar que todos los miembros del hospital trabajen de manera segura y con las medidas correctas. La capacitación y la educación son importantes, por lo que cada miembro debe conocer el impacto de dejar una puerta abierta o no lavarse las manos. En 2018, el flujo de aire de la sala de aislamiento en el aire (EC.02.05.01 EP15) fue la 11ma incidencia más citada por la Comisión Conjunta. Aquí es donde la tecnología puede apoyar a los centros de salud, al utilizar EcoStruxure ™ para los centros de salud puede ayudar;
- Asegure el funcionamiento correcto de los sistemas de ventilación para lograr los cambios de aire y el régimen de presión necesarios utilizando EcoStruxure Building Operation
- Proporcionar alertas críticas al personal clínico y de las instalaciones cuando la seguridad pueda verse comprometida a través de la operación del edificio EcoStruxure
- Registre y analice continuamente el rendimiento de las áreas críticas con EcoStruxure Building Advisor y planifique el mantenimiento de los filtros.
- Administre el acceso y el movimiento de personas a través de las instalaciones utilizando EcoStruxure Security Expert
- Garantice la disponibilidad de energía a través de la distribución eléctrica digitalizada y las fuentes de alimentación ininterrumpida con EcoStruxure Power
A medida que los sistemas de salud de todo el mundo toman medidas para controlar y aislar esta enfermedad, los centros de salud pueden ayudar al garantizar operaciones y mantenimiento adecuados.
Recursos bibliográficos adicionales
- ASHRAE 170 Ventilación. ASHRAE
- Cole, EC & Cook, CE 1998 Caracterización de aerosoles infecciosos en centros de salud: una ayuda para controles de ingeniería efectivos y estrategias preventivas. A.m. J. Infect. Control 26, 453 –464. (doi: 10.1016 / S0196-6553 (98) 70046-X)
- Memarzadeh, F. El entorno de la atención y las infecciones asociadas a la atención médica. Una perspectiva de ingeniería. 2011. Sociedad Americana de Ingenieros de la Salud.





